副甲狀腺腫瘤是導致「副甲狀腺功能亢進」的主要原因。它不僅會打亂體內的⾎鈣平衡,還可能引發⾻質流失、腎結⽯、甚⾄情緒低落等⼀連串⾝體變化。本⽂將帶你深⼊了解副甲狀腺的功能、副甲狀腺腫瘤症狀與診斷⽅法,並詳細⽐較「傳統⼿術」與「射頻消融術(RFA)」兩種治療⽅案的差異。
什麼是副甲狀腺?與甲狀腺有什麼不同?
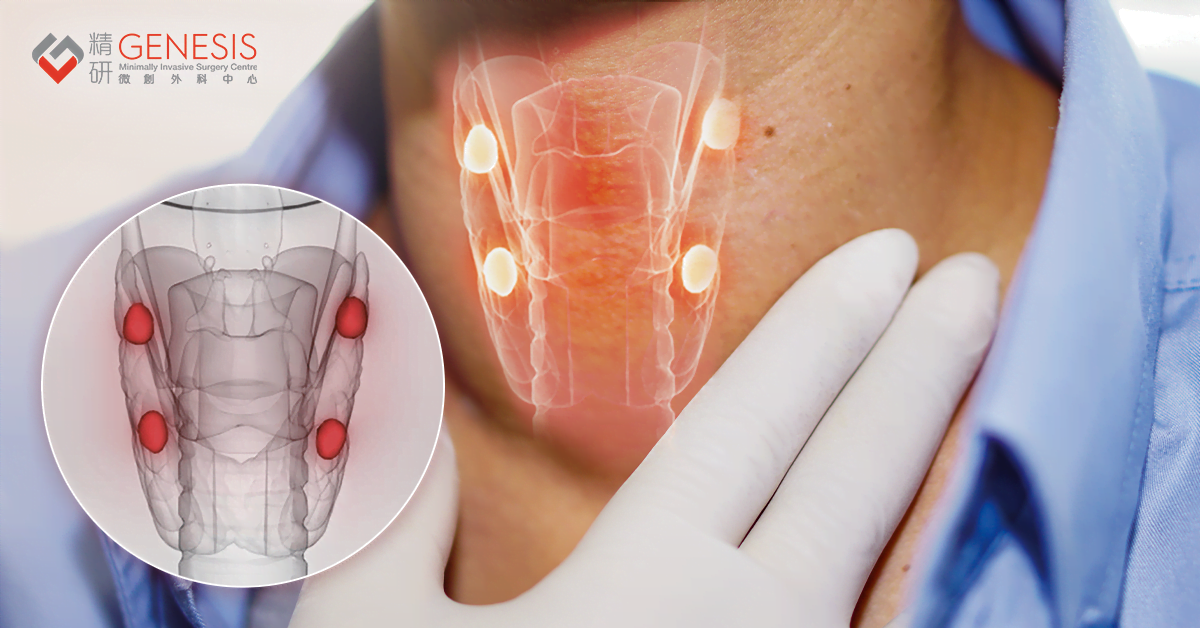
副甲狀腺是位於頸部甲狀腺後⽅的四個微⼩內分泌腺體,功能是分泌副甲狀腺荷爾蒙(PTH),透過與腦部及各器官的協調來維持⾎液中鈣質的平衡,確保⾎鈣穩定。
雖然名字裡有「甲狀腺」三個字,位置也相近,但兩者的功能與衍⽣疾病完全不同:
| 項⽬ | 副甲狀腺 | 甲狀腺 |
|---|---|---|
| 位置 | 位於頸部甲狀腺後⽅,通常有四個⼩型腺體 | 位於頸部前⽅,呈蝴蝶狀包覆氣管 |
| 分泌物 | 副甲狀腺荷爾蒙(PTH) | 甲狀腺素(T3、T4) |
| 主要功能 | 維持⾎液中鈣質平衡,確保⾎鈣穩定 | 調控新陳代謝,影響能量消耗與體溫 |
| 常⾒疾病 | 副甲狀腺功能亢進、功能低下、副甲狀腺腫瘤 | 甲狀腺亢進、甲狀腺低下、甲狀腺結節/腫瘤 |
副甲狀腺腫瘤常見原因是什麼?
副甲狀腺腫瘤(parathyroid tumor)⼤多是良性腺瘤。當腺瘤形成後,會不受控制地過度分泌PTH,導致⾎鈣⽔平異常升⾼(即副甲狀腺功能亢進)。
臨床上,近乎 99% 的副甲狀腺腫瘤都屬於良性,惡性機率少於 1%,因此患者確診後無需過度恐慌。常⾒的誘發原因包括:
- ⻑期缺鈣或缺維他命D,導致副甲狀腺腺體代償性增⽣
- 慢性腎病造成鈣磷代謝異常
- 遺傳性內分泌腫瘤綜合症
- 不明原因的細胞異常⽣⻑
副甲狀腺腫瘤症狀有哪些?
副甲狀腺腫瘤症狀主要源於⾎鈣過⾼。過多的 PTH 會將⾻骼中的鈣質強⾏「抽⾛」釋放到⾎液中,並沉積在其他器官,引發全⾝性不適:
- ⾻骼系統:⾻質疏鬆、莫名的⾻痛或關節痛、極易⾻折。
- 泌尿系統:鈣質隨尿液排出時積聚,形成腎結⽯,引起反覆腰痛或⾎尿。
- 消化系統:⾼⾎鈣會刺激胃酸分泌,導致胃潰瘍、消化不良、便秘或噁⼼。
- 神經與精神:經常感到異常倦怠、情緒低落、專注⼒與記憶⼒下降。
- ⽪膚問題:鈣質在⽪膚沉積可能引起慢性⽪膚痕癢。
這些症狀通常是漸進式出現的。早期的疲倦、⾻痛或胃部不適,往往被患者誤以為是「壓⼒⼤」或「正常⽼化」。如果體檢時只檢查了⾎鈣,⽽沒有同步檢驗 PTH,很容易只被當作普通的「⾼⾎鈣」處理,忽略了背後的腫瘤元兇。
如何透過檢查確診?
要準確診斷副甲狀腺腫瘤,醫⽣通常會安排以下檢查:
- ⾎液測試:檢查⾎鈣及副甲狀腺荷爾蒙(PTH)⽔平(若兩者皆⾼,即可初步確診)。
- 尿液測試:了解 24 ⼩時尿鈣排出情況。
- 影像檢查:利⽤頸部超聲波、核⼦醫學掃描(sestamibi scan)或 CT ∕ MRI 以精確鎖定腫瘤位置。
治療抉擇:傳統開⼑ vs. 微創射頻消融術 (RFA)
若⾎鈣明顯升⾼,或已出現腎結⽯、⾻質疏鬆等併發症,醫⽣通常會建議積極治療。⽬前主流有兩種⽅案:
| ⽐較項⽬ | 傳統副甲狀腺切除⼿術 | 副甲狀腺射頻消融術(RFA) |
|---|---|---|
| 治療原理 | 外科開⼑,直接將⻑有腫瘤的腺體完整切除 | 在超聲波導引下,利⽤⾼頻熱能令腫瘤組織壞死萎縮 |
| 創傷與疤痕 | 需在頸部開約 2─2.5 厘⽶切⼝,可能留疤 | 針孔⼤⼩,近乎無創、無疤痕 |
| 復發率 | 極低(⿈⾦標準,切除最徹底) | 相對稍⾼(若腫瘤較⼤可能會有局部殘留) |
| 住院需求 | 通常需短暫留院觀察 | 可於⽇間醫療中⼼完成,恢復較快 |
| 適合對象 | 追求徹底根治、降低復發⾵險的患者 | 重視頸部外觀、不適合全⾝⿇醉或希望微創的患者 |
註:無論選⽤哪種⽅法,術後初期都必須密切監測⾎鈣變化,因為⾎鈣過低可能引發抽搐或⼼律不整。
及早求醫,避免不可逆的器官損傷
發現副甲狀腺問題千萬不要拖延。即使初期只有輕微疲倦,⻑期的⾼⾎鈣仍在靜悄悄地侵蝕您的⾻質與腎功能。及早透過清晰的診斷,並與有相關經驗的醫⽣討論,才能找出最適合你的治療⽅案。
常見疑問
視乎腫瘤⼤⼩及症狀。若⾎鈣輕微偏⾼且完全無症狀,醫⽣可能建議定期監測。但若⾎鈣明顯超標,或已有腎結⽯及⾻質流失,⼿術切除是唯⼀能徹底根治的⽅法。
不⼀定。普通的甲狀腺超聲波並⾮針對副甲狀腺的專項檢查。副甲狀腺體積細⼩且位置隱蔽,容易被忽略。若懷疑有問題,需特別告知醫⽣進⾏針對副甲狀腺的掃描。
需要。若出現不明原因的⾻質疏鬆,或⾻質流失速度與年齡不符,甚⾄反覆⾻折,應抽⾎檢查⾎鈣與PTH,以排除副甲狀腺腫瘤⾵險。
傳統⼿術完整切除後復發率極低;⽽ RFA 因範圍受限,復發機率稍⾼。術後初期易出現短暫低⾎鈣,需按指⽰補鈣。康復後亦建議每半年覆查⼀次⾎鈣及 PTH,確保⼀切正常。